子宮がん検診のご案内
子宮がんは女性なら誰にでも起こりうる病気で、近年20~30代の若年層に急増しています。
検診を受けることで早期発見でき、その多くが完治できるとされています。
子宮がん検診
問診と子宮頚部の細胞診、内診を行います。細胞診は子宮頚部の表面から細胞を擦り取り、その細胞を顕微鏡で調べる検査です。
経膣超音波検査
超音波で子宮やその周囲を調べる検査です。※膣腔の狭小などで実施できない場合があります。
探触子を膣内に挿入して検査します。超音波(エコー)により子宮の形態、内腔など子宮周囲の状態をモニターに映して、医師の内診ではわかりにくい所見をみることができます。子宮がん検診は、子宮頚がんの検査ですが、経膣超音波検査を追加することにより、子宮体部や卵巣の状態もみることができ、ほかの病気も見つけることができます。
HPV(ヒトパピローマウイルス)検査
子宮頚がんの原因ウイルスの有無を調べる検査です。
子宮がん検診で採取した細胞で検査しますので細胞の採取は1回で済みます。 ※検体の条件により、まれに判定困難となる場合があります。
誰にでも感染します。
HPVは性行為によって感染するごくありふれたウイルスです。過去に一度でも性交の経験があれば誰もが感染した可能性があります。
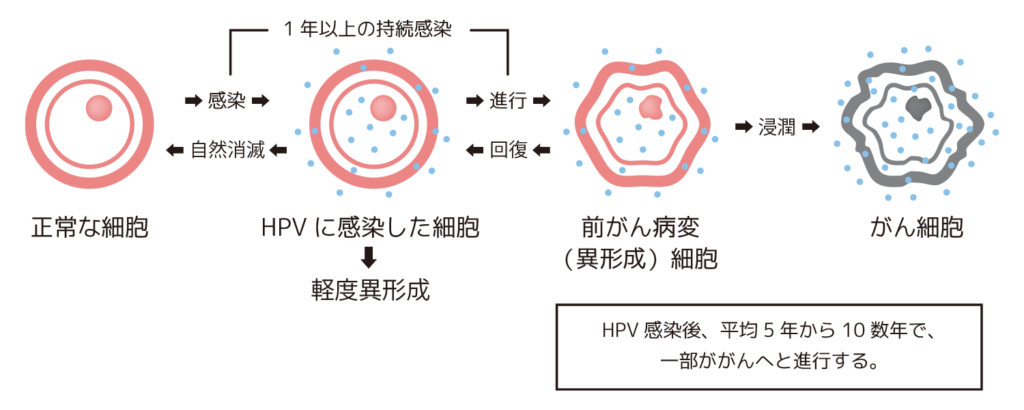
持続感染が子宮頚がんの発症につながります。
HPVに感染しても全員が子宮頚がんになるわけではありません。多くの方は免疫力によりウイルスは消えますが、一部は消えずに持続感染し数年後に子宮頚がんを発症することがあります。
子宮頚がん発症の危険性を予測します。
HPVには100種類以上の型がありますが、子宮頚がん発症を誘発するリスクの高い型を調べることで、子宮頚がんの発症の危険性を予測することができます。
料金表
| 子宮がん検診 | 1,100円(税込) |
|---|---|
| 経膣超音波検査 | 2,200円(税込) |
| HPV検査 | 3,300円(税込) |
子宮がん検診、経膣超音波検査については2年に一度、HPV検査は5年に一度の検診を推奨します。

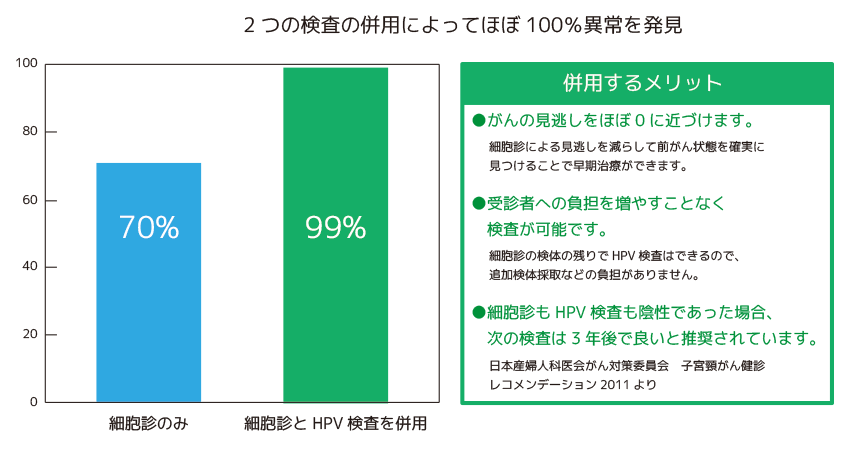
「細胞診」と「HPV検査」の併用をお勧めします。
子宮頸がんはHPVウイルスの感染が原因です。
HPVとは、性交渉などによってほとんどの女性が感染されるといわれている、ごくありふれたウイルスです。子宮頚部の細胞に感染しても、多くの人は免疫力で 1~2年以内にウイルスは消失します。ところが、約10%の人はHPVを排除できず、感染が持続してしまうことがあります。感染が持続すると5~10年という年月を経て子宮がんへと進行していく可能性があります。
併用するメリット
1.検診には主に「細胞診」という方法で行われていますが、最近ではこの細胞診検査に加え、HPVに感染しているかどうかを調べる「HPV検査」が普及しています。
あきる野総合クリニックでは1回の細胞の採取で「細胞診」と「HPV検査」両方の検査が可能です。
2.子宮頸がん細胞の発生メカニズム
海外では「細胞診」と「HPV検査」との併用が主流です。最近の調査によると、「細胞診」が陰性の中にも一部、前がん病変(がんの一歩手前の状態)が潜んでいることがわかってきました。「HPV検査」も併せて受ければ安心です。 アメリカの子宮がん検診では、30歳以上の女性に「細胞診」と「HPV検査」の併用が積極的に推奨されています。
3.最近では、日本でも日本産婦人科学会、日本婦人科がん検診学会等の学術団体や日本産婦人科医会などの検診を実行している団体では、子宮頸がん検診は HPV 検査併用検診を強く推奨することとしています。
なお、早期の子宮頸がんは自覚症状がないことが多いですが、月経(生理)以外に出血がある、閉経したのに出血があるなどの不正出血がある場合や月経が不規則などの症状がある場合には、すぐに医療機関を受診してください。また、定期的に婦人科を受診し、経過観察中の方はがん検診ではなく、受診中の担当医の指示を受ける必要があります。




